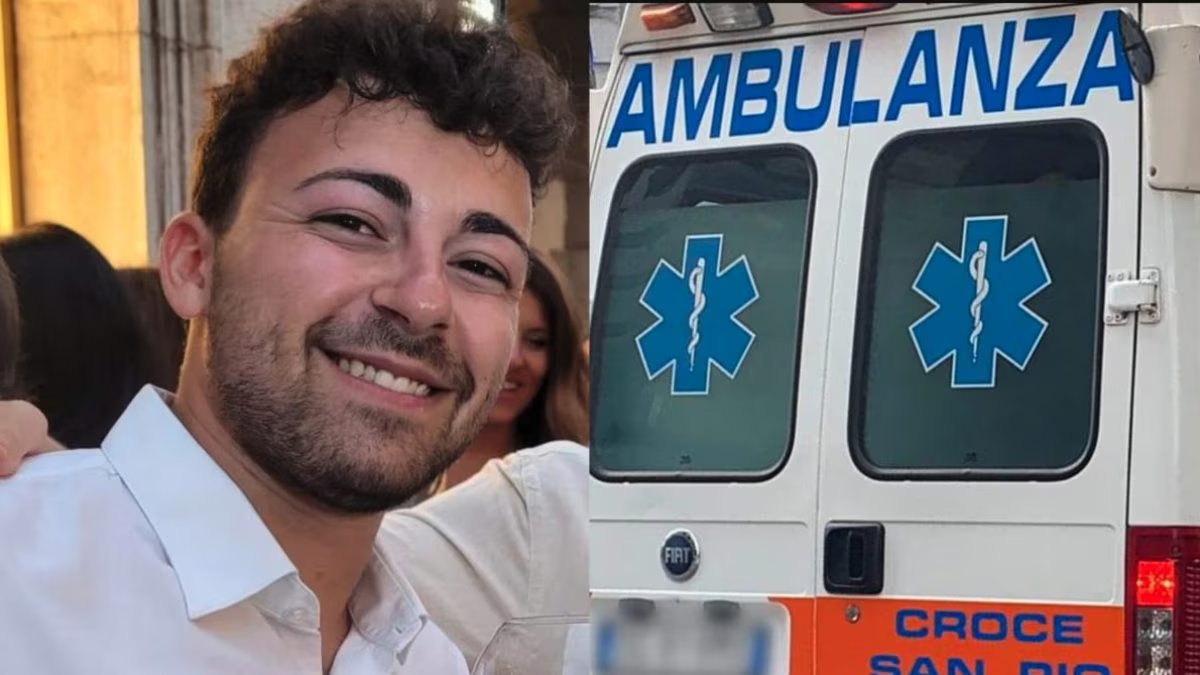
Francesco è morto a 22 anni a causa di un incidente stradale: i suoi organi daranno vita a sette persone
La tragica morte di Francesco Caruso, il giovane di 22 anni deceduto in un incidente stradale a Taormina, ha portato a una luce di speranza per sette persone. Il commissario straordinario dell’ASP di Messina, Giuseppe Cuccì, ha confermato che la donazione degli organi di Francesco ha reso possibile il salvataggio di diverse vite. Francesco ha … Leggi tutto